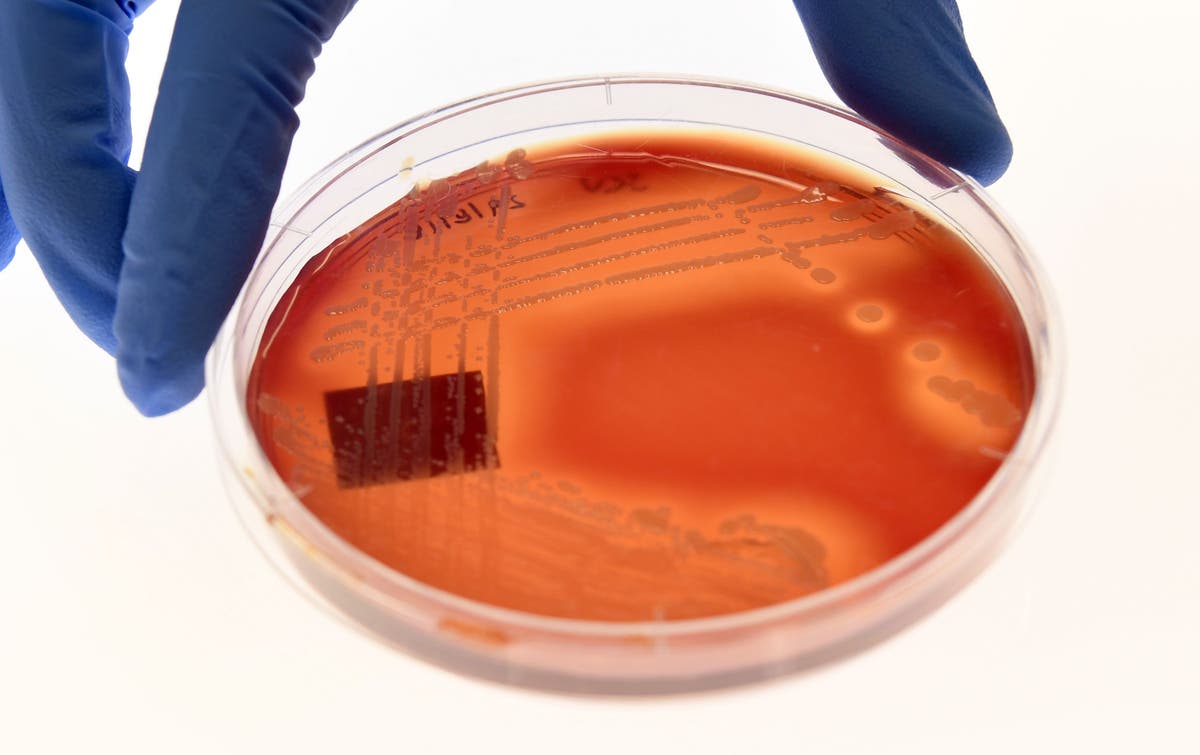
Las infecciones resistentes a los antibióticos han matado a más de 1,2 millones de personas en 2019 y se han convertido en una de las principales causas de muerte en todo el mundo, según una nueva investigación.
La investigación, publicada en La lanceta Diario el jueves.
Mostró que el número de muertes había superado el número de muertes causadas por enfermedades como el VIH/SIDA y la malaria.
La investigación también realiza un análisis exhaustivo de la carga de morbilidad de las superbacterias y exige una acción inmediata para encontrar nuevas estrategias que puedan ayudar a reducir esta carga.
En las últimas décadas, las bacterias han desarrollado resistencia a los medicamentos antimicrobianos utilizados para tratar sus infecciones y se han convertido en una de las principales amenazas para la salud pública del siglo XXI.
Algunas estimaciones, incluida la Revisión sobre la resistencia a los antimicrobianos encargada por el gobierno del Reino Unido, dijeron que la resistencia a los antimicrobianos (RAM) podría matar a 10 millones de personas por año para 2050.
Según el análisis actual, los investigadores dijeron que se estima que hubo 4,95 millones de muertes relacionadas con superbacterias en el año, incluidas 1,27 millones de muertes atribuibles a la RAM bacteriana, lo que la convierte en la tercera causa de muerte en 2019.
“Solo la cardiopatía isquémica y el accidente cerebrovascular representaron más muertes ese año”, escribieron los científicos en el estudio.
Este número fue casi el mismo que “las muertes globales por VIH (680 000) y las muertes por malaria (627 000) combinadas, y se ubica solo detrás del covid-19 y la tuberculosis en términos de muertes globales por una infección”, según el epidemiólogo Ramanan Laxminarayan del Center for Dinámica de enfermedades, economía y política en Washington.
“La estimación del estudio de 4,95 millones de muertes asociadas con la RAM bacteriana en todo el mundo en 2019 indica que se pueden obtener beneficios sustanciales al prevenir infecciones en primer lugar”, señaló el Dr. Laxminarayan, que no participó en el estudio, en un editorial sobre los hallazgos en La lanceta.
Las infecciones de las vías respiratorias inferiores, según el estudio, representaron más de 1,5 millones de muertes relacionadas con la RAM en 2019, lo que lo convierte en el síndrome relacionado con la resistencia más molesto, seguido de cerca por las muertes debidas a tales infecciones en el torrente sanguíneo y las infecciones intraabdominales.
África subsahariana occidental, una región que incluye Camerún, Nigeria y Gabón, tiene la tasa de mortalidad más alta atribuible a la resistencia a los medicamentos con 27,3 muertes por cada 100.000 personas.
Esto indicó que las cargas más altas se encontraron en entornos de bajos recursos.
“Nuestro análisis mostró que las tasas de mortalidad por RAM para todas las edades eran más altas en algunos países de ingresos medianos bajos (LMIC), lo que hace que la RAM no solo sea un problema de salud importante a nivel mundial, sino un problema particularmente grave para algunos de los países más pobres del mundo”. agregaron los investigadores.
Si bien estudios anteriores intentaron calcular la carga global de la resistencia a los antimicrobianos, los científicos dijeron que estas estimaciones se vieron cuestionadas por datos poco confiables sobre la resistencia a los medicamentos exhibida por los microbios y la dificultad de atribuir la carga de muerte específicamente a la resistencia a los antimicrobianos.
Los investigadores, incluido Christopher Murray del Instituto de Métricas y Evaluación de la Salud (IHME) de la Universidad de Washington, realizaron una estimación completa de la carga de la enfermedad para 23 patógenos y 88 combinaciones de patógenos y fármacos en la nueva investigación.
Incluyeron datos de revisiones sistemáticas de literatura, sistemas hospitalarios, sistemas de vigilancia y otras fuentes que cubren 471 millones de registros individuales en 204 países y territorios en 2019.
El análisis distinguió entre infecciones resistentes a los medicamentos reemplazadas por infecciones susceptibles a los medicamentos (infecciones que pueden tratarse más fácilmente con medicamentos) e infecciones resistentes que fueron reemplazadas por ninguna infección.
En el primer caso, las muertes no habrían ocurrido si estas infecciones hubieran sido susceptibles a los medicamentos y en el último, aunque la RAM está implicada en la muerte, la resistencia a los medicamentos en sí misma puede no haber sido la causa directa.
Este enfoque ha ayudado a abordar con mayor claridad la diferencia real entre la carga de morbilidad directamente atribuible a la RAM y la carga vinculada a la farmacorresistencia.
El estudio también señaló que los seis patógenos principales que causaron muertes asociadas con la resistencia a los medicamentos fueron Escherichia coli, seguido por Staphylococcus aureus, Klebsiella pneumoniae, Streptococcus pneumoniae, Acinetobacter baumannii y Pseudomonas aeruginosa.
Estas seis bacterias, dijeron los investigadores, fueron responsables de 929.000 muertes atribuibles a la RAM y 3,57 millones de muertes asociadas con la RAM en 2019.
El S. aureus La bacteria, resistente al fármaco meticilina, causó por sí sola más de 100,000 muertes atribuibles a la RAM en 2019, anotó el estudio.
Resistente a múltiples fármacos, excluyendo los extremadamente resistentes a los fármacos, tuberculosis, resistente a las cefalosporinas de tercera generación y coli, resistente a los carbapenémicos Un baumannii, resistente a las fluoroquinolonas y coli, resistente a los carbapenémicos K. pneumoniae y resistentes a las cefalosporinas de tercera generación K. pneumoniae, cada uno causó entre 50.000 y 100.000 muertes, según el estudio.
Se enlistaron cinco tipos de estrategias para abordar el desafío de la RAM bacteriana, incluidos los programas de control y prevención de infecciones, las vacunas, el desarrollo de nuevos antibióticos, la minimización de su uso y la reducción del uso de medicamentos en escenarios no relacionados con enfermedades humanas, como en las aves de corral y la cría de animales. .
“El aumento del uso de antibióticos en la agricultura ha sido identificado como un contribuyente potencial a la RAM en humanos, aunque el vínculo causal directo sigue siendo controvertido”, señaló el estudio.
Los investigadores señalaron que combatir el flagelo de la RAM requiere tanto una acción global como respuestas adaptadas a nivel nacional, ya que “un enfoque único para todos podría ser inapropiado”.
Ampliar el análisis a más combinaciones de patógenos y fármacos, agregando virus, parásitos y hongos al cálculo, aumentaría la estimación de la carga de enfermedad de la RAM, agregaron.
Si bien los investigadores dijeron que el estudio tenía algunas limitaciones, incluida la falta de datos sobre infecciones bacterianas y combinaciones resistentes de patógenos y medicamentos en algunas partes del mundo, creen que los hallazgos aún pueden usarse para informar mejor las pautas de tratamiento.
“Los patógenos bacterianos dominantes para un síndrome infeccioso determinado y los antibióticos que ofrecerían un tratamiento eficaz podrían identificarse utilizando los datos de este estudio, que, junto con las estimaciones de la carga de patógenos y fármacos, podrían usarse para informar las pautas empíricas de tratamiento sindrómico adaptadas a un lugar específico”, agregaron.






Comments